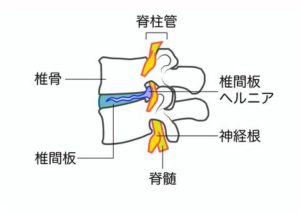
腰椎椎間板ヘルニアとは、腰椎と腰椎の間にある椎間板というクッション組織から髄核が飛び出して腰椎の神経根を圧迫して腰、下肢痛を引き起こす病態をいいます。
加齢に伴う椎間板の退行変性(20代から徐々に変性)の過程で生じることが多いのですが、重量物を持ち上げたり、スポーツなどでの力学的負荷がきっかけとなることも少なくありません。
(ちなみに、院長は20代で筋トレ中にヘルニアになりました (´;ω;`)ウゥゥ )
【好発年齢と好発高位】
20代から増え始め、50代がピークといわれています。活動性の高い男性に多く、男性は女性の約2倍の頻度で見られ、未成年や70代以降では比較的稀な病気といわれています。
好発高位はL4-5椎間板、次いでL5-S1椎間板に多く、L3-4とそれより上位の椎間板はまれといわれています。
【症状】
ヘルニアがどの神経根を傷害したか、髄核の脱出の程度により症状が異なります。
神経根を圧迫されるとそれぞれの支配領域に疼痛、知覚異常、筋力低下が単独に、もしくは同時に出現します。
大きな椎間板ヘルニアが正中背側に発生すると馬尾神経全体を圧迫すると下肢の広範囲の感覚運動障害のほかに、排尿障害も発生する(馬尾症候群)
【検査】
整骨院では徒手検査によりヘルニアの有無を判断します。
整形外科ではそのほかMRI検査により確定診断をします。
【治療】
投薬やコルセットなどの保存療法が主流ですが、膀胱直腸障害や手術をしなければ生活が成り立たないなどの場合は手術を選択します。
整骨院においては対症療法がメインとなります。手技や電気治療により疼痛を緩和させたり、ヘルニアによる神経の圧迫を少しでも軽減させるために矯正を行います。
椎間板ヘルニアは飛び出した髄核は体にとって異物なのでマクロファージにより貪食されて時間経過とともに消失していくため、比較的予後が良い病気といわれています。
しかし院長の過去の経験談ですが、しっかりリハビリをしないと痛みが落ち着いても筋力が著しく低下して腰痛を繰り返したり、筋肉がガチガチに硬くなり可動域に著しく制限がかかったりします。
治療のゴールは痛みがなくなることではなく、痛める前の生活を取り戻すことではないでしょうか。
そのためにも自己判断で治療を中断することなくしっかりリハビリを受けましょう。